Рак in situ шейки матки. Виды рака шейки матки. Карцинома in situ: лечение и период восстановления
В последние годы в ранней диагностике рака шейки матки произошли некоторые сдвиги в благоприятную сторону. Этому способствовала разработка вопроса о так называемой преинвазивной стадии рака, или, как ее принято называть, «carcinoma in situ».
Под термином «carcinoma in situ» понимается морфологически злокачественный процесс эпителия шейки матки, однако без прорастания в соседние ткани (без инвазии), поэтому не без основания некоторые называют эту форму «интраэпителиальный рак». Рак шейки матки in situ обычно возникает в плоском эпителии, у места стыка его с цилиндрическим и отличается рядом особенностей, свойственным злокачественным опухолям. Поэтому большинство авторов рак in situ относит к начальным стадиям истинного рака. Обобщая имеющиеся по этому вопросу данные, можно привести следующие наиболее важные обоснования этого мнения.
1. При исследовании серийных гистологических срезов тканей при раке in situ в значительном числе случаев удается обнаружить начальную стадию инфильтративного роста.
2. При исследовании срезов инфильтрирующего рака, взятых вдоль всей шейки или всей губы шейки, в слизистой, находящейся за пределами инфильтрирующего роста, зачастую наблюдается рак in situ.
3. Частота рака in situ соответствует частоте инвазивного рака шейки матки.
4. Средний возраст больных раком in situ на несколько лет (в среднем 8-10) меньше возраста больных инвазивным раком.
5. В литературе описано более 40 случаев перехода рака шейки матки in situ в инвазивный рак в сроки от 11 месяцев до 17 лет, и число подобных случаев неуклонно растет.
Морфологическая характеристика рака in situ большинством авторов дается в следующем виде. Прежде всего наблюдаются типичные изменения в клетках всех слоев эпителия, которые состоят в нарушении расположения клеток правильными слоями, в потере ими полярности, в гиперхроматозе ядра, в ненормальном соотношении между ядром и цитоплазмой, в уменьшении количества митозов с атипичными формами; часто наблюдаются выраженные изменения формы и размера ядра. Такой измененный эпителий внедряется в железистый слой, иногда полностью замещая его, но никогда не прорывая базальной мембраны.
На приведенных выше микрофотографиях представлены микроскопические картины рака шейки матки in situ (интраэпителиальный рак) и различные изменения в эпителии шейки матки, которые можно расценивать как предстадии интраэпителиального рака.
Длительность существования рака in situ до его обнаружения остается неизвестной. Длительное наблюдение клиницистов за больными с нелеченной карциномой in situ показало, что ее развитие может протекать следующим образом: 1) она может переходить в стадию инфильтрации (т. е. в типичный инвазивный рак); 2) длительное время она может оставаться без изменения; 3) может самопроизвольно исчезать. Поэтому правильнее считать, что рак in situ - понятие не только морфологическое, а клинико-морфологическое, и окончательное решение вопроса о характере процесса и о методах лечения этого вида рака должно оставаться за клиницистами.
Выявляется рак in situ в большинстве случаев путем исследования вагинальных мазков, взятых у женщин при амбулаторном исследовании. Чаще всего он выявляется у женщин, имеющих те или иные патологические процессы в шейке матки (эрозии , эндоцервициты , лейкоплакии).
По вопросу о лечении рака in situ существуют разногласия. Некоторые авторы считают показанной тотальную экстирпацию матки с иссечением слизистой влагалища на протяжении 1 см; яичники удаляют у больных только старше 50 лет. В исключительных случаях, например у молодых женщин, можно производить диатермокоагуляцию или конизацию шейки, но при этом необходимо предупредить больную об угрожающей ей опасности и получить от нее согласие на регулярные осмотры, во время которых необходимо брать мазки из влагалища и производить биопсию при наличии подозрительных участков на шейке матки. Кюритерапия при лечении рака in situ представляет хорошее средство, но может применяться только у больных, для которых кастрация не служит препятствием к лечению.
Принимая во внимание, что диагноз карциномы in situ особенно труден при беременности, когда за рак in situ могут быть приняты изменения в эпителиальной ткани, обусловленные гормональными влияниями, рекомендуют в этих случаях ограничиваться консервативным лечением. Однако за такими больными необходимо вести наблюдение как во время, так и после беременности, с непременным систематическим исследованием влагалищных мазков и производством при надобности биопсии.
Имея пока небольшой личный опыт в диагностике и лечении рака шейки матки in situ, мы считаем необходимым присоединиться к мнению тех клиницистов, которые рак in situ считают истинной опухолью. Поэтому такого рода больные должны подвергаться радикальным методам лечения.
Объем оперативных вмешательств или методы лучевой терапии должны в каждом отдельном случае индивидуализироваться, так же как и при инвазивном раке, в зависимости от сопутствующих условий, предусмотреть которые заранее трудно.
Хотя неизбежность перехода рака in situ в инвазивный рак остается недоказанной и, наоборот, имеются достоверные наблюдения самопроизвольного регресса этого процесса, предугадать который невозможно, необходимо приступать к лечению рака in situ в ближайшее время после его обнаружения, что дает, по мнению большинства авторов, стопроцентный успех.
Само собой разумеется, что диагноз должен быть бесспорным, тем более, что при этой форме рака для постановки диагноза времени более чем достаточно, так как в большинстве случаев поражение долгое время не достигает инвазивной стадии.
Из группы рака шейки матки
выделяют так называемую преинвазивную форму, или рак in situ.
Рак in situ
(преинвазивный рак, рак нулевой стадии, поверхностный рак, начальный рак, латентный рак, потенциальный рак, внутриэпителиальная покровная эпителиома и др.) возникает чаще всего в области стыка многослойного плоского и призматического эпителия, который получил название трансформационной зоны. В этой зоне отмечают повышенную митотическую активность клеток эпителия и чувствительность к различным канцерогенным факторам. Средний возраст больных раком in situ по сравнению с возрастом больных инвазивным раком меньше на 8-10 лет.
Рак in situ
нередко развивается мультицентрично, захватывая экто- и эндоцервикс. По краю очагов рака in situ обнаруживают зоны с разной степенью выраженности диспластических изменений эпителия. Протяженность очагов дисплазии и рака in situ у разных больных неодинакова. При наличии рака in situ в эндоцервиксе дисплазия может отмечаться во влагалищной части и наоборот. В связи с этим необходимо гистологическое исследование не только материала, взятого из эктоцервикса, но и соскоба из канала шейки матки. В канале шейки матки рак in situ может захватывать только покровный эпителий или сочетаться с одновременным поражением желез слизистой оболочки. В более редких случаях очаги рака обнаруживают только в области желез.
Различают плоскоклеточный и резервногенный . В литературе описаны также отдельные случаи железистого рака in situ.
Плоскоклеточный рак in situ в основном обнаруживают во влагалищной части шейки матки, источником его является многослойный плоский эпителий. При этом нарушена вертикальная анизоморфность многослойного плоского эпителия, но степень нарушения неодинакова. В некоторых случаях отмечают тенденцию к ороговению отдельных клеток или группы клеток. Поэтому делают попытку выделить плоскоклеточный рак in situ со склонностью к ороговению, неороговевающие и низкодифференцированные его варианты. Однако независимо от варианта для рака in situ характерны выраженный клеточный и ядерный полиморфизм и атипия, появление митотически делящихся клеток на разных уровнях пласта, значительное число патологических митозов.
Резервногенный рак in situ , источником которого являются резервные клетки призматического эпителия, развивается в эндоцервиксе и в очагах эндоцервикоза эктоцервикса. По структуре он неоднороден. Часто такой рак in situ не отличается от плоскоклеточных форм, так как возникает в метаплазированном многослойном плоском эпителии. Вместе с тем он имеет и свои особенности. Часто состоит из мелких веретенообразных клеток. последние нередко складываются в пучки, образуя завитки, что говорит о нарушении ориентации клетки по отношению к базальной мембране. Ядра клеток вытянутые, палочковидные, гиперхромные. Так же как и в плоскоклеточных формах, имеются митозы, в том числе и патологические. Иногда в цитоплазме клеток можно обнаружить слизь.
Железистый рак in situ возникает чрезвычайно редко, преимущественно в эндоцервиксе, иногда на фоне аденоматоза. Характеризуется появлением в одной или группе желез атипического призматического эпителия. Последний располагается в 1 -2 ряда, образуя многоядерные и криброзные структуры. Границы клеток четкие, форма их округлая, вытянутая. Ядра крупные, гиперхромные, иногда уродливые. Имеются митотически делящиеся клетки. В цитоплазме некоторых клеток выявляют слизь.
Независимо от формы рака in situ базальная мембрана всегда сохранена. В подлежащей соединительной ткани отмечают лимфогистиоцитарные инфильтраты с примесью плазматических и тучных клеток, деструкция коллагеновых и эластических волокон.
В последние годы дисплазию разной степени выраженности и рак in situ объединяют под названием «цервикальная интраэпителиальная неоплазия» (CIN). Согласно этой концепции, тяжелая форма дисплазии и рак in situ не являются последовательными стадиями малигнизации эпителия шейки матки, а представляют собой различные гистологические проявления внутриэпителнальных поражений, предшествующие инвазивному раку.
Различают III степени выраженности CIN. При CIN I-недифференцированные клетки занимают 1/3 толщи эпителиального пласта, что соответствует слабо выраженной дисплазии; при CIN II- изменения захватывают 2/з эпителиального пласта, что соответствует умеренно выраженной дисплазии; при CIN III - весь или почти весь эпителиальный пласт представлен незрелыми клетками с явлениями атипии, что соответствует тяжелой дисплазии и раку in situ. Таким образом, под рубрикой CIN III объединяют и тяжелую форму дисплазии и рак in situ, так как провести дифференциальный диагноз между этими процессами очень сложно. Вместе с тем такое объединение многими оспаривается, так как лечебная тактика при них различна.
Изменения при CIN могут пройти весь цикл развития от слабой дисплазии до формирования очагов инвазивного рака, но могут регрессировать на любом этапе.
После того как диагноз дисплазии или рака in situ по биоптату из эктоцервикса установлен, клиницисты обычно проводят диагностическое выскабливание канала шейки матки с тем, чтобы исключить его опухолевое поражение. При гистологическом исследовании соскоба нередко в нем обнаруживают лить пласты атипично измененного эпителия без подлежащей ткани, что затрудняет диагностику. В таких случаях часто ограничиваются формальным описанием пласта, хотя отторжение атипичных пластов характерно для тяжелых форм дисплазии и рака in situ. Оно обусловлено выраженным отеком, разрыхлением и лимфогистиоцитарной инфильтрацией подлежащей ткани. Атипичные пласты отторгаются вместе с базальной мембраной и ею ограничены. В этих случаях даже при отсутствии подлежащей соединительной ткани может быть поставлен гистологический диагноз рака in situ.
Самым важным фактором при выборе лечения является стадия рака шейки матки. Однако на решение о терапии влияют и другие обстоятельства: точная локализация опухоли в шейке, тип рака, возраст пациентки, общее состояние здоровья и желание в дальнейшем иметь детей.
Стадия 0 (карцинома in situ)
Карцинома in situ (КИС), согласно классификации по системе AJCC, считается самой ранней формой рака. Но врачи нередко рассматривают данную опухоль как предраковое состояние. Это связано с тем, что раковые клетки при КИС обнаруживаются только в поверхностном слое шейки матки, и не распространяются на глубокие ткани. Аналогичны другим предраковым состояниям и варианты лечения плоскоклеточной карциномы in situ. Сюда относятся криохирургия, лазерная хирургия, процедуры петлевой электроэксцизии и криоконизация. Обычно при аденокарциноме in situ рекомендуется гистерэктомия. Конизация шейки матки является вариантом лечения для тех женщин, которые планируют беременность. За пациенткой устанавливается пристальное наблюдение, а иссеченный образец ткани должен иметь «чистые» края. Гистерэктомия рекомендуется, если женщина больше не хочет рожать.
Также вариантом лечения плоскоклеточной карциномы in situ является обычная гистерэктомия. Она также проводится при рецидиве опухоли после завершения какой-либо терапии. Справиться со всеми случаями КИС позволяет соответствующее лечение. Но, предопухолевые изменения могут возникать вновь во влагалище или шейке матки. Тщательное врачебное наблюдение так важно именно поэтому. Оно включает в себя регулярный влагалищный осмотр с взятием мазков на онкоцитологию и, в некоторых случаях, кольпоскопию.
Стадия IA подразделяется на стадию IA1 и IA2
Стадия IA1
Существует три варианта лечения
- Проводится конизация шейки матки с удалением патологического участка и последующее тщательное наблюдение на предмет рецидива опухоли, если женщина в дальнейшем планирует беременность.
- Удаление матки проводится, если с помощью конизации нельзя полностью иссечь патологический участок, или женщина больше не планирует беременность.
- Требуется радикальная гистерэктомия совместно с иссечением лимфатических узлов малого таза, если раковая опухоль проникла в кровеносные или лимфатические сосуды.
Стадия IA2
- Радикальная гистерэктомия совместно с удалением лимфатических узлов малого таза
- Наружная радиотерапия в сочетании с брахитерапией
- Радикальная трахелэктомия с иссечением лимфоузлов малого таза.
После проведения операции, на предмет распространения раковых клеток, в лаборатории будет исследована полученная ткань. Радиотерапия рекомендуется, если опухоль распространяется на ткани, расположенные рядом с маткой, или лимфатические узлы. Химиотерапия нередко назначается параллельно с радиотерапией. Если хирург не смог удалить все раковые клетки, назначается лучевая терапия на малый таз в сочетании с химиотерапией препаратом цисплатин. Кроие этого, врач может рекомендовать проведение брахитерапии.
Стадия IВ подразделяется на стадию IB1 и IB2
Стадия IB1
Подразумевает три варианта лечения
- Стандартный подход включает в себя радикальную гистерэктомию с иссечением лимфатических узлов малого таза. Так же удаляются некоторые вышерасположенные лимфоузлы брюшной полости для определения наличия в них метастазов. Радиотерапия после хирургического лечения, иногда в сочетании с химиотерапией, назначается если в ходе операции раковые клетки обнаруживаются в краях полученных тканей или в лимфатических узлах.
- В применении наружной или внутренней лучевой терапии высокими дозами заключается второй вариант лечения.
- При желании женщины в дальнейшем иметь детей проводится радикальная трахелэктомия с иссечением лимфоузлов малого таза и некоторых парааортальных лимфоузлов.
Стадия IB2
Подразумевает три варианта лечения
- Стандартный подход включает в себя сочетание химиотерапии препаратом цисплатин, брахитерапии и лучевой терапии на малый таз.
- Радикальная гистерэктомия с иссечением лимфоузлов малого таза и некоторых парааортальных лимфоузлов является другим вариантом лечения. После хирургического лечения назначается радиотерапия, иногда в сочетании с химиотерапией, если раковые клетки обнаруживаются в краях полученных тканей или в лимфатических узлах.
- Начинать лечение с радио- и химиотерапии, а лишь затем проводить гистерэктомию рекомендуют некоторые врачи.
Стадия II подразделяется на стадию IIA и IIB
Стадия IIА
Лечение зависит от размера опухоли
- Одним из вариантов является сочетание наружного лучевого лечения и брахитерапии. При опухолях размером более 4 см используется такой подход. Химиотерапия препаратом цисплатин назначается параллельно с радиотерапией.
- После завершения лучевого лечения некоторые специалисты рекомендуют гистерэктомию.
- Радикальная гистерэктомия с иссечением лимфатических узлов малого таза и некоторых парааортальных лимфоузлов проводится, если размер опухоли не превышает 4 см в диаметре. Если в ходе операции в краях полученных тканей или в лимфатических узлах обнаруживаются раковые клетки, то назначается радиотерапия на малый таз в сочетании с химиотерапией. Также возможно применение брахитерапии.
Стадия IIВ
Стандартный подход включает в себя комбинацию наружной и внутренней лучевой терапии. Радиотерапия назначается совместно с химиотерапией препаратом цисплатин. В некоторых случаях назначаются другие химиопрепараты наряду с цисплатином.
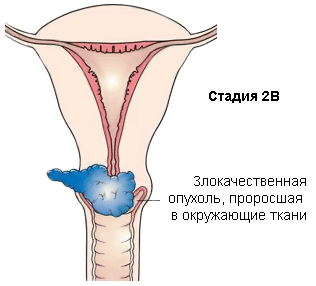
Стадия III и IVA
О метастазировании опухоли и в другие органы может говорить распространение раковой опухоли на лимфатические узлы. Некоторые специалисты рекомендуют оценить наличие раковых клеток в лимфатических узлах до назначения лучевой терапии. Операция является одним из возможных способов сделать это. Другой вариант заключается в проведении КТ или МРТ для оценки размеров лимфоузлов. Нередко о присутствии опухоли говорит увеличение размеров лимфатических узлов. В таком случае биопсия данного лимфоузла покажет наличие раковых клеток. Врач назначает дополнительное обследование для выявления метастазов опухоли в другие органы, если злокачественные клетки обнаруживаются в лимфатических узлах верхних отделов брюшной полости.
Стадия IVВ
На данной стадии опухоль распространяется на отдаленные органы за пределы малого таза. Обычно рак шейки матки стадии IVB считается неизлечимым. Как правило назначается лучевое лечение, для облечения симптомов распространения раковой опухоли на отдаленные органы. Также рекомендовано проведение химиотерапии. В большинство стандартных схем входят препараты на основе платины в сочетании с другими лекарствами, такими как винорелбин (Навельбин), гемцитабин (Гемзар), топотекан или паклитаксел (Таксол). Сейчас изучаются в клинических исследованиях другие комбинации химиотерапевтических препаратов, а также некоторые другие экспериментальные методы лечения,.
Рецидив рака шейки матки
Рецидивирующей называется опухоль, которая после проведенного лечения появляется вновь. Опухоль может рецидивировать в месте своего первичного возникновения или в отдаленных участках куда раковые клетки распространяются с током крови или лимфы.
В некоторых случаях используется обширная операция, такая как экзентерация органов малого таза, при рецидивировании в пределах малого таза. У 40-50% пациенток данное лечение оказывается успешным. Радио- или химиотерапия используется в качестве паллиативного лечения, которые лишь облегчает симптомы, но не устраняет опухоль.
Для устранения или облегчения специфических симптомов применяются радио- или химиотерапия при рецидивировании опухоли в отдаленных органах. В некоторых случаях данное лечение помогает улучшить качество жизни, тогда как в других ситуациях – лишь ухудшает ее. Данный вопрос необходимо обсудить с врачом. У 15-25% пациенток на химиотерапию отмечается временный ответ.
Кченые изучают новые методы лечения, которые помогли бы пациенткам с рецидивами рака шейки матки в отдаленных органах, в клинических исследованиях. Возможно, что вам стоит задуматься об участии в подобных экспериментальных работах.
Рак шейки матки и беременность
У беременных женщин рак шейки матки обнаруживается довольно редко. Врачи полагают, что если опухоль выявлена на ранних стадиях, таких как стадия IA, беременность можно безопасно вести до конца. Рекомендуется провести гистерэктомию или конизацию шейки матки через несколько недель после родов.
Вопрос о целесообразности сохранения беременности вы должны решить совместно с врачом при обнаружении опухоли стадии IB и выше. Следует начать лечить немедленно, не дожидаясь окончания беременности, рак шейки матки на более распространенных стадиях.
Содержимое
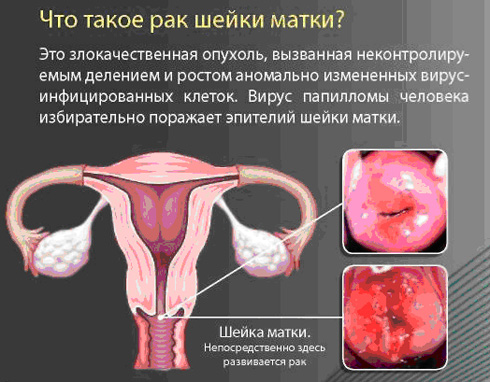
Рак шейки матки - это довольно распространённое онкологическое заболевание, которое поражает женщин разных возрастных групп. В современной гинекологии отмечается омоложение злокачественной патологии, например, рака ин ситу. Статистика позволяет утверждать, что рак шейки матки в последние годы нередко диагностируется у молодых девушек и женщин до 30-летнего возраста.
Рак шейки матки представляет собой развитие опухоли онкологического характера, которая появляется в слизистой оболочке. Статистика говорит о том, что рак шейки матки больше характерен для жительниц стран Латинской Америки, а также Африки.

Шейкой называется самая нижняя часть маточного тела. Она имеет цервикальный канал, соединяющий мышечный орган и влагалище. Один конец канала расположен в полости матки, а другой - во влагалище.
Во время гинекологического осмотра визуализируется всего лишь одна треть шейки матки, которая видоизменяется в течение жизни женщины. На слизистой оболочке шейки матки располагается особая зона, соединяющая два вида эпителия. Один вид эпителия присущ слизистой влагалища, а другой - ткани цервикального канала. Именно в этой зоне стыка или трансформации чаще всего и развиваются опухоли.
Причины и факторы возникновения рака шейки матки
Статистика свидетельствует о том, что в современной гинекологии существуют несколько основных факторов, увеличивающих риск онкологической опухоли, в частности, рака ин ситу:
- ранний старт или беспорядочный характер интимной жизни;
- отказ от использования барьерных методов контрацепции;
- многократные роды и беременности;
- сочетание нескольких половых инфекций.
В процессе научных исследований была создана определённая статистика. Учёные установили непосредственную связь между вирусом папилломы человека и возникновением атипичных изменений в клетках, которые со временем вызывают рак шейки матки, в том числе, ин ситу.
Статистика, созданная в рамках современной науки, выделяет около ста разновидностей ВПЧ. Рост онкологической опухоли могут вызвать только некоторые разновидности, которые называются высокоонкогенными.
Данные, на которые опирается статистика, доказывают, что вирус папилломы может самостоятельно регрессировать, но иногда он становится причиной дисплазии и онкологии. Как правило, врачи рекомендуют обследование на ВПЧ при наличии дисплазии или рака шейки матки, так как чаще всего вирус покидает организм через один-два года. Эффективной терапии против этого вируса не существует. Единственный способ защитить себя от опасных видов ВПЧ и рака шейки матки, например, ин ситу - пройти вакцинацию.
Симптоматика и клиническая картина при раке шейки матки
Клинические проявления зависят от разновидности из общепринятой классификации и стадии патологического процесса.
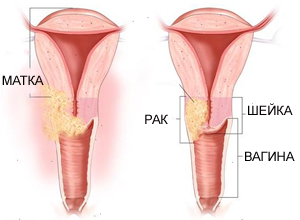
Среди ранних признаков онкологии шейки матки можно выделить:
- жидкие выделения грязно-красного оттенка со специфическим запахом;
- кровотечения;
- контактные кровянистые выделения и боли.
Поздние проявления обычно включают:
- боли внизу живота, в пояснично-крестцовом отделе позвоночника и области прямой кишки;
- учащённый характер мочеиспускания;
- наличие крови в моче и кале;
- внезапное похудение;
- повышенная температура;
- слабость;
- отёки;
- одышка.
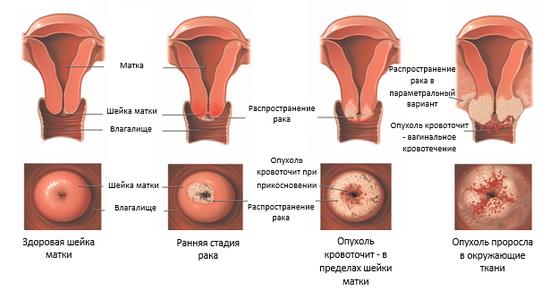
Статистика показывает, что на ранней стадии заболевания признаки могут быть не выражены. В целом проявления патологического процесса носят индивидуальный характер.
Разновидности и стадии рака шейки матки
Классификация рака шейки матки описывает несколько разновидностей.
В зависимости от вида эпителия выделяют две формы рака.
- Плоскоклеточный. Статистика утверждает, что эта форма диагностируется более чем в 80% случаев.
- Аденокарцинома. Эта патология встречается примерно в 15% случаев.

Наиболее популярна классификация, которая учитывает скорость роста и особенности прогрессирования рака шейки матки.
- Преинвазивный. Эта форма называется ин ситу или дисплазия шейки матки 3 степени. При CIN III происходит поражение всей толщины эпителия атипичными клетками, не прорастающими в строму. При раке ин ситу не наблюдается метастазов и характерных признаков. В связи с чем разновидность ин ситу из общепринятой классификации можно определить только посредством специальной диагностики. При отсутствии адекватного и своевременного лечения рак ин ситу прогрессирует и становится микроинвазивным. Со временем появляются метастазы, и вид ин ситу развивается в злокачественную опухоль, которая называется метастазирующим раком.
- Микроинвазивный. Разновидность развивается из рака ин ситу и по классификации соответствует стадии I А. В отличие от вида ин ситу, наблюдается прорастание атипичных клеток в строму не более чем на полсантиметра. Микроинвазивный рак шейки матки не является агрессивным и метастазирующим. К тому же он достаточно успешно поддаётся лечению.
- Экзофитный. Злокачественное образование напоминает по виду цветную капусту и растёт в просвет влагалища. По статистике, эта патология является самой часто встречающейся и диагностируемой опухолью.
- Эндофитный. Онкологический процесс наблюдается в цервикальном канале. Новообразование похоже на язву, прорастающую в матку.
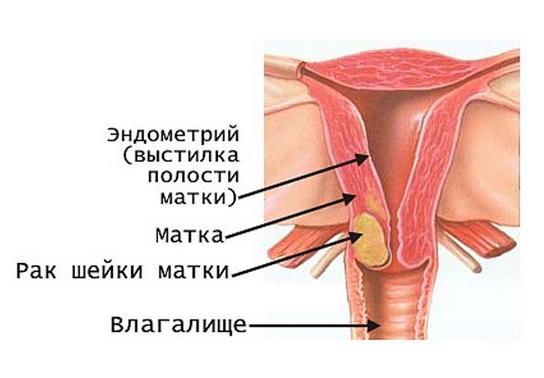
Стадии, выделяемые при прогрессировании рака шейки матки
Рак шейки матки характеризуется несколькими стадиями.
- На этом этапе злокачественное образование не распространяется за область шейки матки. Первая стадия подразделяется на 2 подвида в зависимости от объёмов опухоли:
- А - проникновение в эпителий не превышает полсантиметра;
- В - патологический процесс распространяется на глубину, превышающую полсантиметра.
- Новообразование выходит за область шеечной части матки.
- Согласно классификации, опухоль диагностируется в тазовых стенках, а также внизу влагалища.
- Наблюдается прорастание образования в стенки мочевого пузыря или прямой кишки.
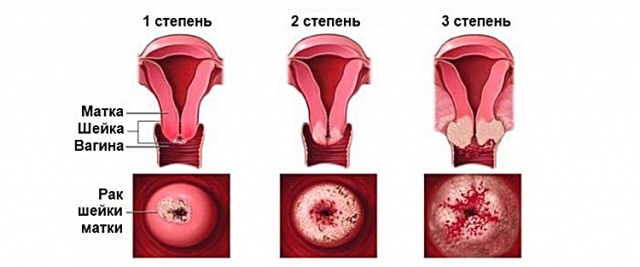
Эта классификация не охватывает рак ин ситу. Связано это с тем, что злокачественная опухоль ин ситу объединена в классификации с дисплазией шейки матки 3 степени. Тактика лечения этой патологии и рака ин ситу полностью совпадает.
Диагностические методы, применяемые для выявления рака шейки матки
Определение любой злокачественной опухоли из общепринятой классификации, в частности, рака ин ситу, возможно при помощи стандартной диагностики.
- Мазок на онкоцитологию. Этот метод относится к наиболее информативным и доступным исследованиям. В результате забора материала можно определить атипичные и раковые клетки. При онкологической настороженности применяются дополнительные диагностические методы.
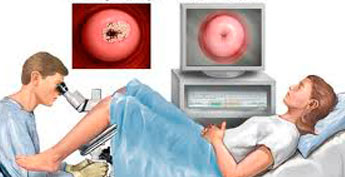
- Кольпоскопия. Процедура подразумевает исследование, проводимое с помощью специального увеличительного прибора с осветительной системой, который называется кольпоскоп. Для выявления злокачественной патологии обычно используется расширенный вариант кольпоскопии, означающий применение специальных растворов.
- Биопсия. Метод проводится при онкологической настороженности. Во время процедуры выполняется забор ткани для дальнейшего гистологического исследования в лаборатории.
- Диагностическое выскабливание цервикального канала. Этот вид обследования рекомендован в случае, если при кольпоскопии и цитологическом исследовании были получены противоположные результаты.
- УЗИ с использованием допплерографии. Обследование предполагает применение вагинального датчика и трёхмерного изображение, с помощью которых можно определить даже незначительные образования, в том числе, заподозрить рак ин ситу.
- КТ и МРТ. Для определения рака шейки матки чаще используется МРТ - исследование. Метод КТ рекомендован для выявления метастазов.
- Лабораторные исследования. В качестве дополнительной диагностики раковых патологий шейки матки, входящих в общепринятую классификацию, в современной гинекологии используют анализ крови на определение антигена SCC.
Маркер злокачественного образования шейки матки, например, рака ин ситу, может повышаться и при других болезнях, не относящихся к области гинекологии.
Согласно статистике, для выявления большинства случаев рака шейки матки достаточно мазка на онкоцитологию. Именно поэтому такую диагностику рекомендуют проходить раз в полгода всем женщинам, независимо от возраста.
Любая разновидность злокачественного новообразования, включённого в классификацию, является достаточно агрессивной онкологией. По статистике рак шейки матки уже при втором этапе может давать метастазы.
В современной гинекологии применяются разные тактики, способные полностью вылечить патологию. Если рак шейки матки диагностирован в начале заболевания, существует возможность сохранения шейки и тела матки. В таком случае детородная функция не нарушается.
Выбор лечебной тактики зависит от результатов гистологии и стадии рака из общепринятой классификации.
Основу лечения любого онкологического заболевания, включая рак ин ситу, составляют хирургические тактики.
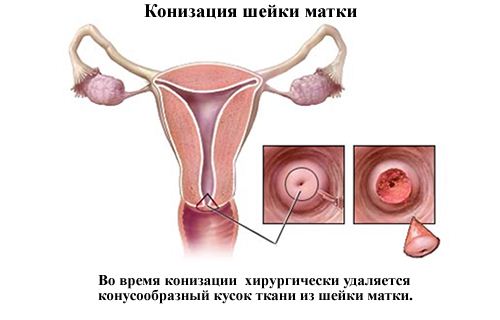
- Конизация. Этот вид вмешательства применяется при неинвазивном образовании и форме ин ситу. Операция означает ампутацию шеечной части в виде конуса. Хирургическое лечение выполняется под общим наркозом или эпидуральной анестезией. При незначительной степени дисплазии тактика обычно не применяется из-за риска возможных осложнений при беременности и родоразрешении. При форме рака ин ситу такая манипуляция преследует две цели:
- удаление патологического участка;
- возможность забора материала для дальнейшего гистологического исследования.
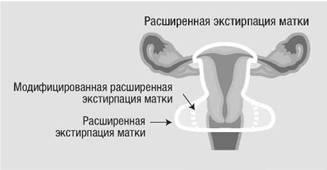
- Экстирпация матки расширенного характера. По статистике, это самый распространённый вид вмешательства, который подразумевает удаление мышечного органа с окружающими тканями. При микроинвазивной разновидности или раке первой стадии проводится ампутация только шейки матки. Это даёт возможность женщине осуществить детородную функцию в будущем.
- Лучевая тактика. При раке шейки матки любой разновидности из классификации рекомендовано облучение. Лечение является своеобразным дополнением к хирургической манипуляции, если речь идёт о начале болезни. На последних стадиях этот метод составляет основу терапии. Облучение может сопровождаться некоторыми осложнениями, которые не представляют опасность.
- Химиотерапия. Медикаментозные препараты этой группы применяются нечасто и в качестве сопутствующей терапии. После проведённого лечения пациентка пожизненно наблюдается у специалиста-онкогинеколога.
По статистике, случаи диагностики рака шейки матки ин ситу встречаются редко. Изменение гормонального фона и ослабление иммунитета создают условия для прогрессирования онкологии. В связи с этим беременность первого триместра обычно прерывают, чтобы провести адекватное лечение. При выявлении злокачественного процесса в конце второго триместра беременности, врачи проводят выжидательную тактику. По достижении 32 недель осуществляется родоразрешение и одновременное хирургическое лечение.
При обнаружении рака шейки матки на первой стадии процент выживаемости составляет практически сто процентов. Вторая стадия также имеет достаточно благоприятный прогноз. В то время как на третьей и четвёртой стадии риск летального исхода достаточно высок.
Роль профилактики в предупреждении рака шейки матки
Среди методов профилактики можно выделить:
- отказ от курения;
- стремление к моногамному образу половой жизни;
- использование барьерных методов контрацепции.

Основным способом профилактики в современной гинекологии является вакцинация. Препараты для трёхкратного введения разработаны с целью выработки иммунитета против высокоонкогенных типов ВПЧ, которые вызывают процессы клеточных мутаций. Вакцина рекомендована для представительниц от девяти до сорока пяти лет.
Существует также статистика, которая позволяет утверждать, что около трети случаев онкологии имеет невирусную этиологию. В связи с этим женщинам необходимо регулярно посещать врача и проходить необходимое обследование.
In situ, или интраэпителиальный рак, или преинвазивный рак, относится к своеобразной форме изменений эпителия, характерных для рака, но без признаков инфильтративного роста. Опухоль возникает в плоском эпителии у места перехода его в цилиндрический и характеризуется нарушением строения слоев эпителия, дискомплексацией его; клетки атипичны, различны по величине и форме, ядра их крупные, гиперхромные, много фигур атипичных митозов, расположенных во всех слоях эпителия. При раке in situ базальная мембрана не разрушается. Нет единого взгляда на определение сущности понятия рака in situ. Большинство авторов относят это состояние эпителия к истинному раку в стадии его внутриэпителиального развития.
Симптомы
Средний возраст пациенток с составляет 40 лет. Заболевание чаще обнаруживается у женщин, которые раньше рожали, причем число родов не влияет на частоту опухоли. Клиническая картина заболевания нечеткая. Основными симптомами есть бели и кровянистые выделения из влагалища. Бессимптомное течение бывает у 15-25% больных. Патологические изменения слизистой оболочки макроскопически чаще всего определяются при эрозии или цервиците (50%), в 30% случаев высказывается подозрение на рак шейки матки, а в 20% шейка матки представляется неизмененной.
Диагностика
Применение вспомогательных методов диагностики - кольпоскопии и цитологии - значительно улучшило распознавание рака шейки матки in situ. Окончательно диагноз устанавливают при проведении .
Лечение
При выборе метода лечения рака шейки матки in situ придается ведущее значение тому фону, на котором возник процесс, при строгой индивидуализации и с учетом ряда факторов (возраст, общее состояние больной, сопутствующие заболевания женских половых органов).
При обнаружении опухоли у молодой женщины допустимо ограничение лечения электрокоагуляцией, конизацией или ампутацией шейки матки с цитологическим контролем. Больным старшего возраста предпочтительно производить экстирпацию матки. Обязательным является предварительное тщательное обследование больной, включающее выскабливание шеечного канала, для исключения сосуществования наряду с преинвазивным и инвазивного рака.